O Cockpit Cl�nico: Um Checklist Abrangente para a Esta��o de Trabalho do Radiologista em Casa.
O cen�rio da radiologia sofreu uma mudan�a s�smica. O que antes era uma pr�tica confinada �s salas de laudos escuras dos hospitais expandiu-se para fora, impulsionada pelo avan�o tecnol�gico e necessitada por eventos globais como a pandemia de COVID-19. A telerradiologia n�o � mais somente uma solu��o para hor�rios de plant�o; para muitos, � o principal modo de atua��o.
No entanto, a migra��o do hospital para o escrit�rio dom�stico traz uma responsabilidade cr�tica: manter o ?Padr�o de Atendimento?. A esta��o de trabalho dom�stica de um radiologista n�o � meramente uma configura��o de computador; � um dispositivo m�dico de diagn�stico. O ambiente em que uma imagem � interpretada � t�o cr�tico quanto a pr�pria imagem.
Estabelecer uma esta��o de trabalho de telerradiologia dom�stica padronizada e de alta qualidade � essencial para a acur�cia diagn�stica, o bem-estar do radiologista e a seguran�a dos dados. Baseando-se na literatura recente e nas melhores pr�ticas, este guia fornece um checklist robusto para construir um ambiente de diagn�stico que garanta seguran�a, qualidade e efici�ncia.
I. A Funda��o Visual: Monitores e Sistemas de Exibi��o
O monitor � a interface prim�ria do radiologista com a patologia do paciente. Em um ambiente dom�stico, a tenta��o de usar eletr�nicos de consumo � alta, mas os riscos s�o significativos. A confian�a diagn�stica depende da capacidade de discernir diferen�as sutis de contraste e detalhes finos.
1. Especifica��es de Grau M�dico
Pesquisas indicam que monitores de consumo frequentemente carecem da lumin�ncia e da precis�o da escala de cinza necess�rias para o diagn�stico prim�rio.
- Resolu��o e Configura��o: As melhores pr�ticas sugerem uma configura��o de monitor duplo ou triplo usando telas de grau m�dico (3MP a 5MP, dependendo da modalidade). A configura��o de tela dupla � padr�o para comparar exames anteriores com estudos atuais, enquanto um terceiro monitor serve � fun��o de ?cockpit? para listas de trabalho e sistemas de ditado (Sammer et al., 2020; Sharma et al., 2017).
- A Calibra��o � Fundamental: Um monitor � t�o bom quanto sua calibra��o. As esta��es de trabalho dom�sticas devem aderir ao padr�o DICOM Part 14 Grayscale Standard Display Function (GSDF). Verifica��es regulares de garantia de qualidade usando fot�metros ou sensores integrados s�o obrigat�rias para garantir que o ?preto? seja verdadeiramente preto e que as taxas de contraste permane�am est�veis ao longo do tempo (Al-Katib et al., 2024).
2. Posicionamento e Geometria
O arranjo f�sico das telas dita a postura do radiologista durante todo o turno.
- O �ngulo de Vis�o: Os monitores devem ser posicionados diretamente na frente do usu�rio, a uma dist�ncia aproximada de um bra�o. O topo da �rea vis�vel da tela deve estar na altura ou ligeiramente abaixo do n�vel dos olhos. Esse �ngulo de vis�o descendente (aproximadamente 15?20 graus) incentiva as p�lpebras a baixarem ligeiramente, reduzindo a evapora��o da l�grima e o cansa�o visual (Glover et al., 2022; Krupinski, 2009).
- A Tela Administrativa: Um monitor secund�rio menor (frequentemente uma tela de laptop ou um monitor vertical padr�o) � essencial para o RIS, software de ditado ou videoconfer�ncia. Separar tarefas administrativas do campo de vis�o diagn�stico minimiza a polui��o visual e a carga cognitiva (Deistung et al., 2023).
II. Iluminando o Diagn�stico: Ilumina��o e Ambi�ncia.
Um dos erros mais frequentes nas configura��es de home office � a ilumina��o inadequada. A ?caverna da radiologia? � uma tradi��o, mas a escurid�o total pode ser prejudicial, assim como o brilho excessivo causa reflexos.
1. Controle da Luz Ambiente
O objetivo � minimizar a competi��o entre a luz da sala e a luz do monitor.
- Redu��o de Reflexos: As fontes de luz nunca devem ser colocadas diretamente atr�s do radiologista (criando reflexo na tela) ou diretamente atr�s do monitor (criando problemas de silhueta/contraste). As janelas devem ser equipadas com cortinas blackout ou persianas pesadas para controlar a variabilidade da luz natural (Miranda-Schaeubinger et al., 2021).
- N�veis de Ilumin�ncia: A luz ambiente deve ser baixa, geralmente recomendada entre 20 a 40 lux, para melhorar a percep��o de detalhes de baixo contraste em imagens radiogr�ficas (Leccese et al., 2017).
2. O Papel da ?Bias Lighting? (Ilumina��o de Fundo)
Trabalhar em uma sala totalmente escura com um monitor brilhante causa ?ofuscamento de desconforto?, for�ando a pupila a se contrair e dilatar constantemente.
Retroilumina��o LED: Instalar uma luz de vi�s (tipicamente uma fita de LED de 6500K) atr�s dos monitores ilumina a parede atr�s da tela. Isso fornece um ponto branco de refer�ncia para os olhos e reduz a fadiga visual sem ?lavar? a imagem na tela (Leccese et al., 2017).
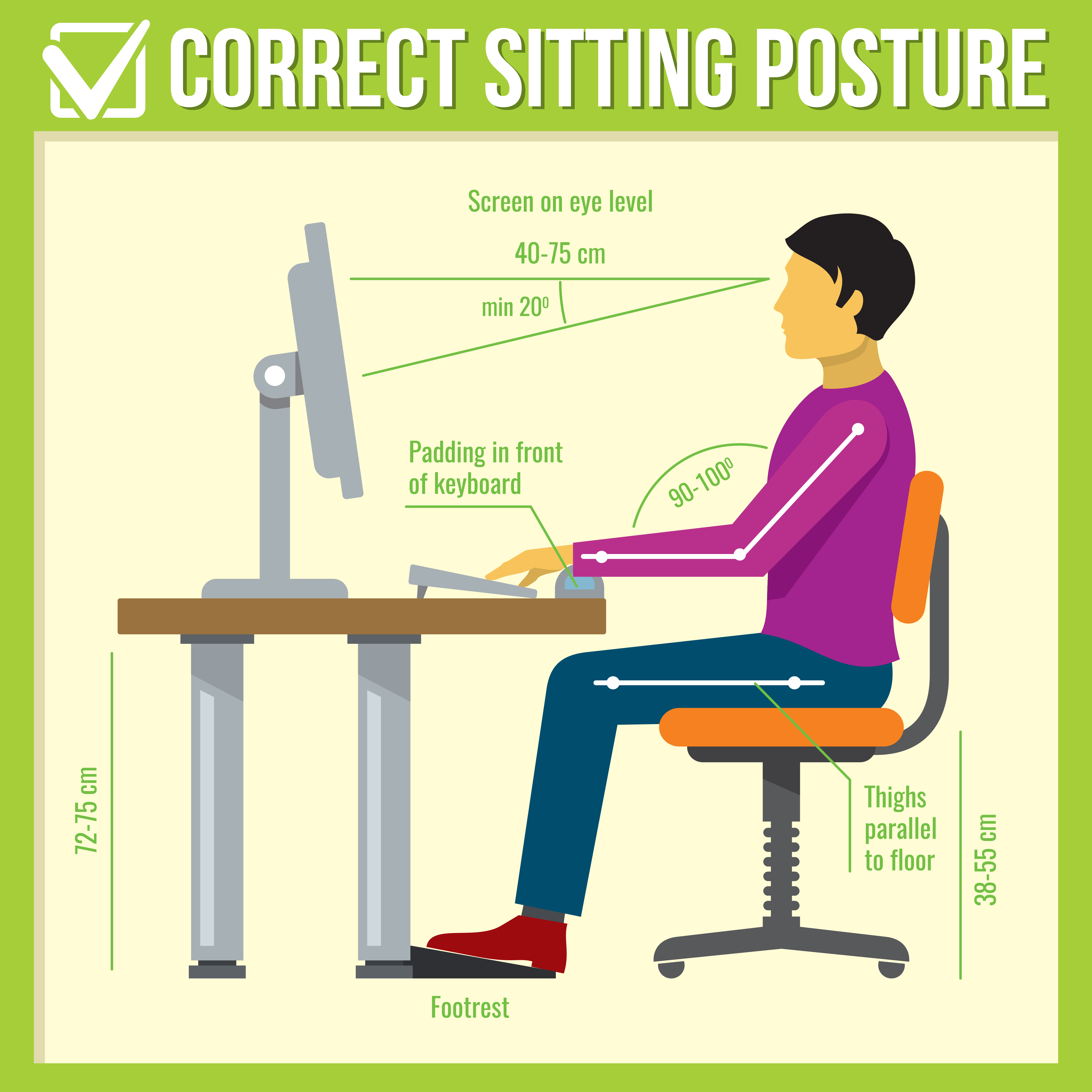
III. A Arquitetura F�sica: Ergonomia Avan�ada.
A radiologia � uma profiss�o sedent�ria com alta incid�ncia de les�es por esfor�o repetitivo (LER/DORT). No hospital, o mobili�rio � frequentemente de n�vel industrial e ajust�vel. Em casa, o radiologista deve curar seu pr�prio ecossistema ergon�mico.
1. Cadeira e Mesa
A base da configura��o ergon�mica � a capacidade de ajustar o ambiente ao corpo, e n�o o corpo ao ambiente.
- Postura Neutra: Selecione uma cadeira altamente ajust�vel que suporte a curva lombar. O objetivo � uma ?postura neutra?: orelhas alinhadas com os ombros, ombros relaxados e cotovelos dobrados a aproximadamente 90 graus. Os p�s devem descansar planos no ch�o ou em um apoio para os p�s para aliviar a press�o na regi�o lombar (Sarsak, 2020; Yeow et al., 2021).
- Op��es ?Sit-Stand? (Sentar-Levantar): Mesas com altura vari�vel s�o cada vez mais recomendadas para permitir que os radiologistas alternem entre sentar e ficar em p�, promovendo o fluxo sangu�neo e reduzindo a fadiga musculoesquel�tica (Glover et al., 2022).
2. Intera��o com Perif�ricos
O mouse e o microfone s�o as ferramentas mais manuseadas no arsenal do radiologista.
- Prote��o do Punho: O teclado e o mouse devem estar na altura do cotovelo. Se a mesa for muito alta, uma bandeja de teclado � necess�ria. Mouses verticais ergon�micos ou trackballs podem reduzir a prona��o do antebra�o, uma fonte comum da s�ndrome do t�nel do carpo (Al-Katib et al., 2024; Miranda-Schaeubinger et al., 2021).
3. A Regra 20-20-20
O hardware n�o pode consertar tudo; a modifica��o de comportamento � necess�ria.
- Pausas Visuais: Para combater a S�ndrome da Vis�o de Computador (CVS), siga a regra 20-20-20: A cada 20 minutos, olhe para algo a 6 metros de dist�ncia por pelo menos 20 segundos. Isso relaxa os m�sculos ciliares do olho (Yeow et al., 2021).
IV. A Linha da Vida Digital: Rede e Infraestrutura de TI
Na telerradiologia, tempo � tecido. Uma conex�o lenta pode atrasar um diagn�stico de AVC ou frustrar um fluxo de trabalho de trauma. A rede dom�stica deve ser robusta, redundante e r�pida.
1. Requisitos de Largura de Banda
Imagens de radiologia, particularmente tomoss�ntese ou TCs multif�sicas, s�o pacotes de dados massivos.
- Benchmarks de Velocidade: Uma velocidade m�nima de download de 40 Mbps � geralmente citada como a base para funcionalidade, embora conex�es de fibra gigabit sejam preferidas para a rolagem cont�nua de grandes pilhas de imagens. As velocidades de upload (m�nimo de 15 Mbps) s�o igualmente cr�ticas para pacotes de ditado por voz e envio de laudos (Deistung et al., 2023; Ueki et al., 2024).
- Lat�ncia: Baixa lat�ncia (ping) � crucial para a capacidade de resposta do cursor do mouse e do software de reconhecimento de voz ao trabalhar via desktops virtuais.
2. Estabilidade da Conex�o
- Cabo vs. Wi-Fi: O Wi-Fi � conveniente, mas propenso a interfer�ncias e perda de pacotes. Uma conex�o Ethernet cabeada (Cat6 ou superior) ao roteador � o padr�o-ouro para a telerradiologia para garantir a integridade e a velocidade da imagem.
- Verifica��es Pr�-Operacionais: Antes do uso cl�nico, todo o software ? PACS, EHR, reconhecimento de voz e ferramentas de chat ? deve ser pr�-instalado e testado sob estresse. Problemas de compatibilidade entre hardware dom�stico e software hospitalar s�o comuns e devem ser resolvidos antes do primeiro plant�o (Sammer et al., 2020; Chen et al., 2021).
V. A Fortaleza: Seguran�a e Conformidade
Mover dados de pacientes para fora do firewall do hospital introduz vulnerabilidade. O escrit�rio dom�stico deve ser tratado como uma extens�o segura da empresa hospitalar.
1. Criptografia de Dados e Acesso
- A VPN: Uma Rede Privada Virtual (VPN) segura � inegoci�vel. Ela cria um t�nel criptografado para que os dados viajem entre a casa e o hospital, impedindo a intercepta��o (Sammer et al., 2020).
- Arquitetura Zero Trust: As esta��es de trabalho devem ser dedicadas estritamente � radiologia. Navega��o pessoal, jogos ou uso familiar em uma m�quina de diagn�stico abrem as portas para malware. O acesso deve ser limitado a usu�rios autorizados por meio de senhas fortes e Autentica��o Multifator (MFA) (Deistung et al., 2023).
2. Privacidade F�sica e Regulamenta��es (HIPAA/LGPD)
A seguran�a n�o � apenas digital; � espacial.
- Confidencialidade: O espa�o de trabalho deve ser privado. As telas n�o devem ser vis�veis para familiares ou visitantes. O ditado de voz referente ao hist�rico e achados do paciente deve ser feito em uma �rea � prova de som ou isolada para manter a confidencialidade do paciente (em conformidade com HIPAA, LGPD e normas locais) (Al-Katib et al., 2024; Ueki et al., 2024).
VI. Sustentando o Desempenho: QA e Bem-Estar
A configura��o n�o � um evento �nico. Requer manuten��o, tanto para a m�quina quanto para o operador humano.
1. Programas de Garantia de Qualidade (QA)
- Testes de Rotina: Implemente um cronograma para calibra��o do monitor e verifica��es de luz ambiente. Assim como os f�sicos testam equipamentos hospitalares, os monitores dom�sticos degradam com o tempo e requerem recalibra��o (Krupinski, 2009; Deistung et al., 2023).
- Suporte de TI: Estabele�a uma linha clara de comunica��o com a TI do hospital. Quando uma conex�o cai �s 2:00 da manh�, um protocolo pr�-estabelecido para solu��o de problemas � vital (Miranda-Schaeubinger et al., 2021).
2. Bem-Estar do Radiologista
O isolamento � um fator de risco conhecido na telerradiologia.
- Sa�de Mental: Sem os momentos de "cafezinho" da sala de laudos, os radiologistas podem se sentir desconectados. A participa��o ativa em revis�es virtuais por pares, grupos de chat e videoconfer�ncias ajuda a manter a identidade profissional e o suporte (Ueki et al., 2024; Yeow et al., 2021).
- Treinamento F�sico: O treinamento em ergonomia adequada n�o � intuitivo. As institui��es devem fornecer consultorias ergon�micas virtuais para ajudar os radiologistas a autoavaliarem e ajustarem suas configura��es dom�sticas (Miranda-Schaeubinger et al., 2021; Sarsak, 2020).
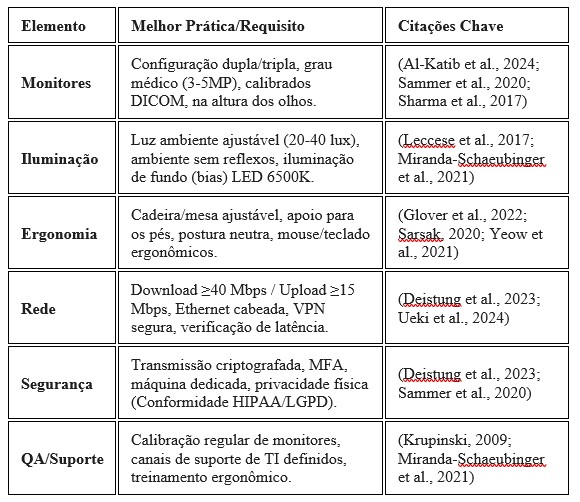
Checklist Resumido
Para refer�ncia r�pida, a tabela a seguir sintetiza os elementos cr�ticos necess�rios para uma esta��o de trabalho dom�stica compat�vel e segura.
?
Conclus�o
A esta��o de trabalho dom�stica � o principal instrumento do radiologista moderno. � uma integra��o complexa de �ptica, f�sica, ergonomia e seguran�a cibern�tica. Ao aderir a um checklist abrangente ? cobrindo monitores, ilumina��o, ergonomia, TI, seguran�a e suporte ? os radiologistas podem garantir que seu ambiente dom�stico suporte os mais altos padr�es de qualidade diagn�stica e bem-estar pessoal.
� medida que o campo continua a evoluir, a "sala de leitura dom�stica" n�o deve ser vista como um compromisso ou improviso, mas como um ambiente cl�nico altamente otimizado, capaz de oferecer atendimento de classe mundial ao paciente (Al-Katib et al., 2024; Miranda-Schaeubinger et al., 2021; Glover et al., 2022; Deistung et al., 2023; Sarsak, 2020; Yeow et al., 2021; Sammer et al., 2020; Krupinski, 2009; Leccese et al., 2017; Ueki et al., 2024; Sharma et al., 2017).
Assemed Laudos Telerradiologia e Telemedicina
????
Refer�ncias
Al-Katib, S., Dearden, A., Al-Bassam, N., Ghannam, J., Beydoun, A., Kolderman, N., Nandalur, R., & Nandalur, K. (2024). Optimizing radiology remote reading: leveraging technology to improve efficiency. Abdominal Radiology. https://doi.org/10.1007/s00261-024-04505-3
Chen, S., Kapral, N., Dueck, N., Gaskin, C., Bueno, J., & Hanley, M. (2021). TeleResidents: Exploring the use of Resident Home Workstations During the COVID Pandemic. Academic Radiology, 29, 450 - 455. https://doi.org/10.1016/j.acra.2021.11.001
Deistung, A., Gussew, A., Schneider, J., Beblacz, A., Pech, M., & Wohlgemuth, W. (2023). Remote operation of cross-sectional imaging devices as a new form of teleoperation: Structural, technical, regulatory, and qualification aspects in Germany. R�Fo - Fortschritte auf dem Gebiet der R�ntgenstrahlen und der bildgebenden Verfahren, 196, 928 - 938. https://doi.org/10.1055/a-2232-2907
Glover, A., Whitman, G., & Shin, K. (2022). Ergonomics in Radiology: Improving the Work Environment for Radiologists. Current Problems in Diagnostic Radiology. https://doi.org/10.1067/j.cpradiol.2022.03.001
Krupinski, E. (2009). Virtual slide telepathology workstation of the future: lessons learned from teleradiology. Human Pathology, 40(8), 1100-11. https://doi.org/10.1016/j.humpath.2009.04.011
Leccese, F., Salvadori, G., Montagnani, C., Ciconi, A., & Rocca, M. (2017). Lighting assessment of ergonomic workstation for radio diagnostic reporting. International Journal of Industrial Ergonomics, 57, 42-54. https://doi.org/10.1016/j.ergon.2016.11.005
Miranda-Schaeubinger, M., Schwartz, E., Sze, R., & Larsen, E. (2021). A Pilot Program of Virtual Ergonomics Consults for Radiology Staff Working From Home. Journal of the American College of Radiology, 18, 1643 - 1645. https://doi.org/10.1016/j.jacr.2021.08.016
Sammer, M., Sher, A., Huisman, T., & Seghers, V. (2020). Response to the COVID-19 Pandemic: Practical Guide to Rapidly Deploying Home Workstations to Guarantee Radiology Services During Quarantine, Social Distancing, and Stay Home Orders. AJR. American Journal of Roentgenology, 1-4. https://doi.org/10.2214/ajr.20.23297
Sarsak, H. (2020). Working from home: Self-assessment computer workstation set-up. World Federation of Occupational Therapists Bulletin, 78, 59 - 66. https://doi.org/10.1080/14473828.2020.1852764
Sharma, A., Wang, K., & Siegel, E. (2017). Radiologist Digital Workspace Use and Preference: a Survey-Based Study. Journal of Digital Imaging, 30, 687-694.
Ueki, S., Kaneda, Y., Ozaki, A., Kotera, Y., Tanimoto, T., Omoto, Y., Kurosaki, K., Yamazaki, H., Yoshida, T., Mizoue, N., Yoshimura, H., Hayashi, Y., & Shimamura, Y. (2024). Exploring the Landscape of Home-Based Teleradiology in Japan: A Qualitative Analysis of Radiologists? and Neurosurgeons? Experiences to Elucidate Advantages, Challenges, and Future Directions. SN Comprehensive Clinical Medicine. https://doi.org/10.1007/s42399-024-01722-1
Yeow, J., Ng, P., & Lim, W. (2021). Workplace ergonomics problems and solutions: Working from home. F1000Research. https://doi.org/10.12688/f1000research.73069.1